Post-COVID im Kopf – Wenn ein Virus das Gehirn vernebelt
COVID-19 ist nicht nur eine Atemwegserkrankung, sondern kann auch Gedächtnis- und Konzentrationsprobleme verursachen, die über Monate bestehen bleiben können. Mit diesen geistigen Leistungseinbußen beschäftigt sich die Neuropsychologie. Aber was ist die Neuropsychologie überhaupt, wie können Gedächtnisprobleme gemessen werden und wie ist der Forschungsstand zu kognitiven Beeinträchtigungen im Rahmen des post-COVID-Syndroms?
COVID-19: Nur eine Atemwegserkrankung?
Anfang 2020 verbreitete sich das Virus SARS-CoV-2 weltweit. Bei den meisten Menschen löst das Virus leichte akute Symptome wie Husten, Halsschmerzen oder Kurzatmigkeit aus. In schweren Fällen können Lungenentzündungen auftreten; PatientInnen müssen dann intensivmedizinisch betreut und beatmet werden. Bereits zu Pandemiebeginn wurde jedoch deutlich, dass COVID-19, die Krankheit, welche durch das Virus ausgelöst wird, sich nicht nur in Atemwegssymptomen äußert, sondern den ganzen Körper betreffen kann. Auch das Herz-Kreislauf-System, der Magen-Darm-Trakt und die Haut können im Rahmen der Erkrankung von Symptomen betroffen sein (Robert Koch Institut, 2022). Man geht davon aus, dass die so genannten ACE2-Rezeptoren, welche im gesamten Körper vorkommen und an die das Virus bei einer Infektion bindet, hierbei eine wichtige Rolle spielen (Subbarao & Mahanty, 2020). Auch im Gehirn gibt es ACE2-Rezeptoren, an die das Virus binden kann. Die Folge können neurologische Symptome wie beispielsweise Kopfschmerzen, Schwindel, Fatigue oder der häufig vorkommende Verlust des Geruchs- und Geschmackssinns sein (Barrantes, 2021).
Ein Virus vernebelt das Gehirn
Darüber hinaus kann das Virus gravierende Auswirkungen auf die mentale Gesundheit ausüben. Zum einen scheint es bei einigen Personen zu psychiatrischen Symptomen wie depressiven Verstimmungen, Angststörungen oder Schlafproblemen zu kommen. Zum anderen berichten viele Betroffene auch von Konzentrations- und Gedächtnisproblemen durch COVID-19. Im Alltag berichten die Betroffenen davon, dass sie Dinge vergessen (z. B. Termine, Dinge von der Einkaufsliste etc.), sich nicht konzentrieren können (z. B. beim Lesen, auf der Arbeit) oder Schwierigkeiten beim Planen haben (z. B. Termine koordinieren). Kleine Unaufmerksamkeiten, die ab und zu im Alltag vorkommen, häufen sich. Oft beschreiben PatientInnen diesen Zustand als brain fog (deutsch: „Gehirnnebel“): Das Gehirn sei wie vernebelt oder in Watte verpackt - als würde sich ein Schleier um den Kopf legen, der das Denken und Planen erschwert (Asadi-Pooya et al., 2022). Die Folge ist, dass einige Betroffene ihrem Beruf nicht mehr im gleichen Maße wie zuvor nachgehen können oder sogar COVID-19-bedingt berufsunfähig werden. Besondere Aufmerksamkeit erlangte dieser Zustand durch den Einsatz der Long-COVID-Community, die den großen Leidensdruck der Betroffenen für Öffentlichkeit und Politik sichtbar macht und den Long-COVID-Begriff in den sozialen Medien überhaupt erst prägte. Erst mit Verzögerung fand das Krankheitsbild schließlich auch Eingang in die wissenschaftliche Forschung.
 Bild 1: Einige Personen berichten nach einer COVID-19-Erkrankung von brain fog: Ein Nebel im Kopf, der das Denken erschwert
Bild 1: Einige Personen berichten nach einer COVID-19-Erkrankung von brain fog: Ein Nebel im Kopf, der das Denken erschwert
COVID-19 muss nicht mit einem negativen Test vorbei sein
Ein großer Anteil derjenigen, die sich mit SARS-CoV-2 infiziert haben, berichten auch Wochen und Monate nach der akuten Infektion noch immer von Symptomen. Je nach Schätzung sollen bis zu 60% anhaltende Symptome berichten (Fernández-de-Las-Peñas et al., 2021), teilweise tritt die Symptomatik aber auch erst zeitlich nach der akuten Infektion auf. Besonders auffällig ist hierbei, dass nicht nur Personen mit schweren Verläufen, die beispielsweise mit Sauerstoff im Krankenhaus intensivmedizinisch behandelt wurden, von brain fog oder Gedächtnis- und Konzentrationsproblemen berichten, sondern auch Personen mit milden oder sogar asymptomatischen Verläufen (Schild et al., 2022). In der wissenschaftlichen Literatur gibt es etliche Begriffe, die das Phänomen der anhaltenden COVID-Symptome bezeichnen. Die Community der betroffenen Personen und populärwissenschaftliche Texte bezeichnen die Langzeitfolgen vor allem mit dem Oberbegriff Long COVID für alle länger anhaltenden Symptome, die auf eine COVID-Erkrankung zurückzuführen sind. Wissenschaftlich ist inzwischen der Begriff post-COVID-19 Syndrom oder post-COVID-19 condition etabliert. Dieser ist definiert als anhaltende (oder sogar neu entstehende) Symptome, die im Zusammenhang mit einer COVID-19-Erkrankung stehen und mindestens drei Monate nach der akuten Infektion noch immer bestehen (Shah et al., 2021). Die entsprechende aktuelle deutsche S1-Leitlinie fasst die leicht unterschiedlichen Definitionen zum Syndrom unter dem Begriff Long/ Post-COVID zusammen (Koczulla et al., 2021).
Wie misst man die geistige Leistungsfähigkeit?
Eine Aufgabe der neuropsychologischen Forschung und Versorgung ist es, die Qualität und das Ausmaß der kognitiven Symptome der PatientInnen mit post-COVID zu erfassen. Die Neuropsychologie ist eine Teildisziplin der Psychologie, die sich mit den Funktionen des Gehirns beschäftigt. Ein wesentliches Ziel ist die Objektivierung und Beschreibung von kognitiven Funktionsstörungen. Um den aktuellen Zustand einer Person zu erfassen, werden standardisierte neuropsychologische Testverfahren eingesetzt, die Einflussfaktoren auf das Leistungsvermögen, wie z. B. Geschlecht, Ausbildungsgrad oder Sprachkompetenz berücksichtigen. Basierend auf dem neuropsychologischen Profil können individuelle Therapien geplant und durchgeführt werden.
Die
Neuropsychologie unterteilt die Funktionen des Gehirns in sechs unterschiedliche Bereiche: Lernen und
Gedächtnis, Aufmerksamkeit,
Exekutivfunktionen, Sprache, perzeptiv-
motorische Fähigkeiten und
Soziale Kognition (Falkai & Döpfner, 2015). Diese sogenannten kognitiven Domänen werden in der Regel in einer ausführlichen neuropsychologischen Untersuchung mit speziell entwickelten Testverfahren auf Beeinträchtigungen überprüft, indem die Leistung mit dem Durchschnittswert vieler anderer Personen in
Beziehung gesetzt wird. Darauf basierend wird ein kognitives Profil erstellt. In Bild 2 sind einige Beispiele gängiger domänenspezifischer Tests abgebildet. Das sog.
Arbeitsgedächtnis lässt sich bspw. messen, indem PatientInnen eine Zahlenreihe vorgelesen bekommen und diese in umgekehrter Reihenfolge wiederholen sollen. Für die Messung der
Exekutivfunktionen, die für das Planen, Unterdrücken und Ausführen von Handlungen zuständig sind, kann man den Stroop-Test verwenden, bei dem in inkongruenten Farben geschriebene Farbwörter (z. B. das Wort „Gelb“ geschrieben in roter Farbe) zum Einsatz kommen. Je schneller eine Person die korrekte Farbe nennen kann, ohne sich vom Farbwort ablenken zu lassen, desto besser sind ihre
Exekutivfunktionen.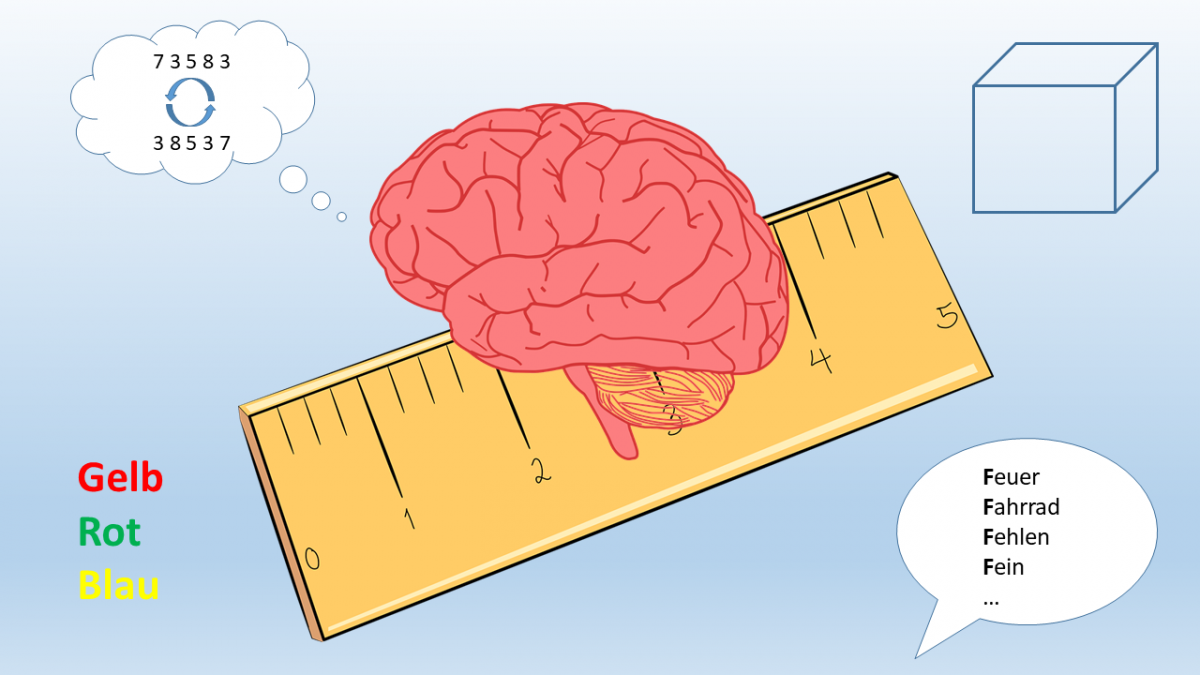 Bild 2: Die Neuropsychologie misst die kognitiven Leistungen mithilfe von Testverfahren. Beispiele für solche Tests (im Uhrzeigersinnn, beginnend links oben) sind das Merken und umgekehrte Wiedergeben von Zahlenreihen (Arbeitsgedächtnis), das Zeichnen einer dreidimensionalen Figur (perzeptiv-motorische Fähigkeiten), das Nennen von möglichst vielen Begriffen, die mit einem bestimmten Buchstaben beginnen (sog. Wortflüssigkeit) oder der sog. Stroop-Test, bei dem Druckfarben von inkompatiblen Farbwörtern benannt werden sollen (Exekutivfunktionen).
Bild 2: Die Neuropsychologie misst die kognitiven Leistungen mithilfe von Testverfahren. Beispiele für solche Tests (im Uhrzeigersinnn, beginnend links oben) sind das Merken und umgekehrte Wiedergeben von Zahlenreihen (Arbeitsgedächtnis), das Zeichnen einer dreidimensionalen Figur (perzeptiv-motorische Fähigkeiten), das Nennen von möglichst vielen Begriffen, die mit einem bestimmten Buchstaben beginnen (sog. Wortflüssigkeit) oder der sog. Stroop-Test, bei dem Druckfarben von inkompatiblen Farbwörtern benannt werden sollen (Exekutivfunktionen).
Weil eine solche ausführliche Untersuchung aller Domänen und deren Auswertung viel Zeit in Anspruch nimmt, werden bei Verdacht auf eine kognitive Beeinträchtigung zunächst sogenannte Screening-Tests oder kognitive Kurztests angewandt, die in kurzer Zeit erste Hinweise auf mögliche Beeinträchtigungen bestätigen können. Besonders bekannt ist beispielsweise der Mini Mental Status Test (Folstein et al., 1975). Solche Screening-Tests enthalten mehrere kurze Aufgaben aus verschiedenen kognitiven Domänen. Beispielsweise sollen PatientInnen eine kurze Wortliste lernen und nach wenigen Minuten wiedergeben (Lernen & Gedächtnis), in einer Minute so viele Wörter wie möglich nennen, die mit einem bestimmten Buchstaben beginnen (sog. Wortflüssigkeit, Sprache und Exekutivfunktionen) oder eine dreidimensionale Figur abzeichnen (perzeptiv- motorische Fähigkeiten). Der Vorteil dieser Tests liegt darin, dass sie wenig Zeit in Anspruch nehmen und ebenso gut von ÄrztInnen in der Praxis angewandt werden können, um einen ersten Eindruck der kognitiven Fähigkeiten zu erhalten. Wichtige Einflussfaktoren auf die kognitive Leistung wie Alter, Geschlecht und Bildungshintergrund werden dabei meist nicht berücksichtigt. Screening-Tests können immer nur einen ersten groben Anhaltspunkt geben und sollten bei einem Hinweis auf Beeinträchtigung der kognitiven Fähigkeiten immer durch eine ausführliche neuropsychologische Untersuchung ergänzt werden.
Das kognitive Profil beim post-COVID- Syndrom
In der Erforschung der kognitiven Symptome beim post-COVID Syndrom wurden gerade in der Anfangszeit häufig Screening-Tests eingesetzt. Besonders Personen mit einem schweren Verlauf, die auf der Intensivstation lagen und beatmet werden mussten, standen dabei im Fokus. Im Laufe der Zeit mehrten sich allerdings die Berichte von Gedächtnis- und Konzentrationsproblemen auch bei Personen mit milden oder gar asymptomatischen Verläufen, sodass auch diese PatientInnengruppe vermehrt erforscht wurde. An dieser Stelle stießen die kurzen kognitiven Screening-Tests allerdings an ihre Grenze, da sie oft nicht in der Lage waren, die berichteten Symptome und Beeinträchtigungen abzubilden. Das Problem könnte also darin liegen, dass diese Screening-Tests teilweise nicht sensitiv genug sind, d. h. nur bei schon schwerwiegenden Beeinträchtigungen „anschlagen“. Bei jüngeren Menschen, die sich oft unter den post-COVID-Betroffenen befinden, sind die Defizite oft subtiler. Beispielsweise ist die zeitliche und räumliche Orientierung bei post-COVID-PatientInnen meist intakt, Screening-Tests aus dem Bereich der Demenzdiagnostik legen häufig einen Schwerpunkt auf Fragen nach der Orientierungsfähigkeit. Gleichzeitig sind für diese PatientInnengruppe die Defizite durch den plötzlichen Eintritt mit der COVID-Erkrankung aber im Vergleich zum früheren Leben insbesondere für die Betroffenen selbst sehr auffällig und gut bemerkbar.
Ebenso ist es möglich, dass bei den jüngeren post-COVID Betroffenen andere Funktionen des Gehirns diejenigen Bereiche besser ausgleichen können, die Defizite aufweisen. Ausführliche neuropsychologische Untersuchungen zur Erstellung eines detaillierten kognitiven Profils sind notwendig, um die subjektiv berichteten Beeinträchtigungen der kognitiven Leistungsfähigkeit im Vergleich zu anderen Personen unter Berücksichtigung wichtiger Einflussfaktoren objektiv messbar zu machen. Dabei kann nicht nur festgestellt werden, ob und in welchem Ausmaß globale Beeinträchtigungen vorliegen, sondern auch in welchen kognitiven Domänen diese Beeinträchtigungen maßgeblich vorliegen. Für PatientInnen mit dem post-COVID Syndrom zeigten sich Schwerpunkte besonders in den Domänen Lernen und Gedächtnis, Aufmerksamkeit und Exekutivfunktionen. Die Domänen Sprache und perzeptiv- motorische Fähigkeiten können im Rahmen von post-COVID ebenfalls beeinträchtigt sein, allerdings tritt dies weniger häufig auf. Eine mögliche Verzerrung könnte dahingehend vorliegen, dass diese Domänen auch weniger häufig und ausführlich untersucht wurden – und damit Beeinträchtigungen in diesen Domänen weniger häufig entdeckt werden. Die Domäne der Sozialen Kognition wurde meist gänzlich vernachlässigt, sodass sich keine Aussagen über Beeinträchtigungen in diesem Bereich im Kontext eines post-COVID-Syndroms treffen lassen (Bertuccelli et al., 2022).
Warum die post-COVID-Forschung noch nicht abgeschlossen ist
Wir können feststellen, dass es bereits einige Forschungsarbeiten gibt, die die kognitiven Defizite im Rahmen von andauernden COVID-19 Symptomen untersuchen. Aber allgemeine Aussagen, die die bisherigen Befunde gut für die PatientInnengruppe zusammenfassen, sind kaum möglich. Warum?Zum einen, weil sich die Gruppe der post-COVID-Betroffenen selbst sehr divers zusammensetzt. Damit sind nicht nur demographische Faktoren wie das Alter, das Geschlecht, der Bildungsstand oder auch Vorerkrankungen gemeint, sondern auch die Eigenschaften, die mit post-COVID zusammenhängen und nach denen man die Personen einteilen könnte. Ein Beispiel wäre die schon genannte Einteilung nach Schweregrad des Krankheitsverlaufes, die in vielen Forschungsarbeiten nicht berücksichtigt wird. Auch die Zeit zwischen der COVID-Erkrankung und der neuropsychologischen Untersuchung wird in vielen Studien nicht erfasst oder die Definition von post-COVID nicht berücksichtigt. Ebenso untersuchen manche Studien nur Personen, die von sich aus kognitive Defizite berichten, andere untersuchen allgemein PatientInnen mit anhaltenden COVID-Symptomen - unabhängig davon, ob diese auch angeben, dass Gedächtnis und Konzentration schlechter geworden seien.
Auch die neuropsychologischen Untersuchungen könnten noch systematischer gestaltet werden. Wie bereits erwähnt liegen die Schwerpunkte auch bei der Testung vor allem in den kognitiven Domänen Gedächtnis, Aufmerksamkeit und Exekutivfunktionen. Es ist jedoch ebenso notwendig, auch die anderen Domänen (Sprache, perzeptiv- motorische Fähigkeiten, Soziale Kognition) ausführlich zu erfassen, um ein noch genaueres kognitives Profil entwickeln zu können. Wenn wir genau wissen, wie die Beeinträchtigungen aussehen, können wir beginnen, Möglichkeiten zur Therapie zu erforschen. Eine Option wären nicht-medikamentöse Behandlungen, also z. B. kognitive Trainings, die bereits zeigen konnten, dass sie kognitive Beeinträchtigungen verbessern können (Gavelin et al., 2020). Mit diesen „Gehirntrainings“ lassen sich je nach Bedarf gezielt kognitive Domänen oder auch die allgemeine kognitive Funktionsfähigkeit verbessern oder stabilisieren. Solche kognitiven Trainings können zum Beispiel im Rahmen einer stationären oder ambulanten Reha-Maßnahme stattfinden. Besonders großes Potenzial scheinen computergestützte kognitive Trainings zu haben, die man im Idealfall überall und zu jeder Zeit auf mobilen Endgeräten nutzen kann und die daher eine flächendeckende Versorgung von post-COVID-Betroffenen gewährleisten könnten.
Welche Fragen uns noch erwarten
Die Forschung zu den
Gedächtnis- und Konzentrationsproblemen nach
COVID-19 wird uns noch einige Zeit beschäftigen. Ein genaues kognitives Profil dieser PatientInnengruppe ist nur ein erster Schritt der genaueren Beschreibung des vorliegenden Syndroms. Es gibt noch viele weitere offene Fragen. Beispielsweise liegen bisher kaum längsschnittliche Daten vor, also wiederholte Untersuchungen von einer PatientInnengruppe über einen längeren Zeitraum hinweg. Hier wird es wichtig zu verstehen, ob die Symptome im Laufe der Zeit von selbst abklingen oder noch jahrelang anhalten werden. Auch ob kognitive Symptome im Rahmen des
post-COVID-Syndroms ein
Risikofaktor für das spätere Entwickeln von neurodegenerativen Erkrankungen wie beispielsweise der Alzheimer-Krankheit oder Morbus Parkinson und damit einhergehender Demenz sind, wäre vorstellbar, aber zum jetzigen Zeitpunkt noch nicht zu beantworten. Bild 3: Studien zeigen, dass sich kognitive Fähigkeiten durch kognitive Trainings wieder verbessern oder stabilisieren lassen. Solche „Gehirntrainings“ könnten daher auch bei kognitiven Symptomen des post-COVID-Syndroms zur Anwendung kommenDarüber hinaus wird sich besonders die Neurologie weiter mit der Ursachenforschung beschäftigen. Obwohl es bereits einige Theorien dazu gibt, konnte bisher noch nicht eindeutig beantwortet werden, wie genau die virale Infektion mit SARS-CoV-2 die Funktionen und Strukturen des Gehirns über solch eine lange Zeit beeinträchtigen kann, obwohl die akute Infektion vorüber ist (Troyer et al., 2020). Eine Erklärung könnten Veränderungen durch eine andauernde Infektion des Gehirns sein, vielleicht sind die kognitiven Beeinträchtigungen aber auch als Begleiterscheinung von anderen Auswirkungen des Virus auf die menschliche Gesundheit wie depressive oder
Fatigue-Symptomatiken zu betrachten (Koczulla et al., 2021). Es ist zu hoffen, dass die Medizin, die
Neurowissenschaften und die Psychologie nicht nebeneinander, sondern miteinander arbeiten, um den Betroffenen eine Perspektive bieten zu können.
Bild 3: Studien zeigen, dass sich kognitive Fähigkeiten durch kognitive Trainings wieder verbessern oder stabilisieren lassen. Solche „Gehirntrainings“ könnten daher auch bei kognitiven Symptomen des post-COVID-Syndroms zur Anwendung kommenDarüber hinaus wird sich besonders die Neurologie weiter mit der Ursachenforschung beschäftigen. Obwohl es bereits einige Theorien dazu gibt, konnte bisher noch nicht eindeutig beantwortet werden, wie genau die virale Infektion mit SARS-CoV-2 die Funktionen und Strukturen des Gehirns über solch eine lange Zeit beeinträchtigen kann, obwohl die akute Infektion vorüber ist (Troyer et al., 2020). Eine Erklärung könnten Veränderungen durch eine andauernde Infektion des Gehirns sein, vielleicht sind die kognitiven Beeinträchtigungen aber auch als Begleiterscheinung von anderen Auswirkungen des Virus auf die menschliche Gesundheit wie depressive oder
Fatigue-Symptomatiken zu betrachten (Koczulla et al., 2021). Es ist zu hoffen, dass die Medizin, die
Neurowissenschaften und die Psychologie nicht nebeneinander, sondern miteinander arbeiten, um den Betroffenen eine Perspektive bieten zu können.
Fazit – COVID-19 kann das Leben auf den Kopf stellen
Obwohl COVID-19 vorrangig eine Atemwegserkrankung ist, bleibt auch das Gehirn nicht von der Erkrankung verschont. Viele Menschen berichten auch Wochen und Monate nach der Infektion noch immer – oder kurz danach auftretend - von brain fog, Gedächtnis- und Konzentrationsschwierigkeiten. Nicht nur ältere und schwer erkrankte Menschen sind davon betroffen, sondern auch junge Menschen, die ihre COVID-19-Erkrankung zuhause auskurierten. Dabei stellt es das Leben mancher gänzlich auf den Kopf, z. B. indem viele Betroffene arbeitsunfähig werden, weil sie sich nicht mehr konzentrieren können, dabei sehr schnell erschöpfen oder Termine nicht mehr koordinieren können. Die Neuropsychologie kann die kognitiven Leistungen mithilfe von speziellen Testverfahren messen, mit vielen anderen Menschen vergleichen und auch charakterisieren, indem sie ein Profil im Hinblick auf die verschiedenen kognitiven Domänen erstellt. Es sieht danach aus, als seien beim post-COVID- Syndrom vor allem das Gedächtnis, die Aufmerksamkeit sowie die Exekutivfunktionen schwerpunktmäßig betroffen. Besonders spannend wird sein, wie sich die Symptome über längere Zeit entwickeln oder ob sie die Wahrscheinlichkeit erhöhen, später an anderen Krankheiten des Gehirns zu leiden oder eine Demenz zu entwickeln. Im Hier und Jetzt zählt für die PatientInnen aber vor allem, dass ihre Symptome sowohl von medizinischen als auch psychologischen Fachleuten ernst genommen und im Rahmen der bestehenden Möglichkeiten und des vorhandenen Wissens so gut wie möglich behandelt werden, z. B. mit kognitiven Trainings zur Verbesserung der kognitiven Leistungen.
Literaturverzeichnis
Asadi-Pooya, A. A., Akbari, A., Emami, A., Lotfi, M., Rostamihosseinkhani, M., Nemati, H., Barzegar, Z., Kabiri, M., Zeraatpisheh, Z., Farjoud-Kouhanjani, M., Jafari, A., Sasannia, S., Ashrafi, S., Nazeri, M., Nasiri, S., & Shahisavandi, M. (2022). Long COVID syndrome-associated brain fog. Journal of Medical Virology, 94(3), 979–984. https://doi.org/10.1002/jmv.27404
Barrantes, F. J. (2021). The unfolding palette of COVID-19 multisystemic syndrome and its neurological manifestations. Brain, Behavior, & Immunity - Health, 14, 100251. https://doi.org/10.1016/j.bbih.2021.100251
Bertuccelli, M., Ciringione, L., Rubega, M., Bisiacchi, P., Masiero, S., & Del Felice, A. (2022). Cognitive impairment in people with previous COVID-19 infection: A scoping review. Cortex; a Journal Devoted to the Study of the Nervous System and Behavior, 154, 212–230. https://doi.org/10.1016/j.cortex.2022.06.002
Falkai, P., & Döpfner, M. (2015). Diagnostisches und statistisches Manual psychischer Störungen– DSM-5®. Hogrefe.
Fernández-de-Las-Peñas, C., Palacios-Ceña, D., Gómez-Mayordomo, V., Florencio, L. L., Cuadrado, M. L., Plaza-Manzano, G., & Navarro-Santana, M. (2021). Prevalence of post-COVID-19 symptoms in hospitalized and non-hospitalized COVID-19 survivors: A systematic review and meta-analysis. European Journal of Internal Medicine, 92, 55–70. https://doi.org/10.1016/j.ejim.2021.06.009
Folstein, M. F., Folstein, S. E., & McHugh, P. R. (1975). "Mini-mental state”: A practical method for grading the cognitive state of patients for the clinician. Journal of Psychiatric Research, 12(3), 189–198. https://doi.org/10.1016/0022-3956(75)90026-6
Gavelin, H. M., Lampit, A., Hallock, H., Sabatés, J., & Bahar-Fuchs, A. (2020). "Cognition-Oriented Treatments for Older Adults: A Systematic Overview of Systematic Reviews." Neuropsychology Review, 30(2), 167–193. https://doi.org/10.1007/s11065-020-09434-8
Koczulla, A. R., Ankermann, T., Behrends, U., Berlit, P., Böing, S., Brinkmann, F., Franke, C [Christian], Glöckl, R., Gogoll, C., Hummel, T., Kronsbein, J., Maibaum, T., Peters, E. M. J., Pfeifer, M., Platz, T., Pletz, M., Pongratz, G., Powitz, F., Rabe, K. F., . . . Zwick, R. H. (2021). S1-Leitlinie Post-COVID/ Long-COVID [S1 Guideline Post-COVID/ Long-COVID]. Pneumologie (Stuttgart, Germany), 75(11), 869–900. https://doi.org/10.1055/a-1551-9734
Robert Koch Institut. (2022). Epidemiologischer Steckbrief zu SARS-CoV-2 und COVID-19: Manifestationen, Komplikationen und Langzeitfolgen. Retrieved from www.rki.de.
Schild, A.‑K., Goereci, Y., Scharfenberg, D., Klein, K., Lülling, J., Meiberth, D., Schweitzer, F., Stürmer, S., Zeyen, P., Sahin, D., Fink, G. R., Jessen, F., Franke, C., Onur, O. A., Kessler, J., Warnke, C., & Maier, F. (2022). Multidomain cognitive impairment in non-hospitalized patients with the post-COVID-19 syndrome: Results from a prospective monocentric cohort. Journal of Neurology, 1–9. https://doi.org/10.1007/s00415-022-11444-w
Shah, W., Hillman, T., Playford, E. D., & Hishmeh, L. (2021). Managing the long term effects of covid-19: Summary of NICE, SIGN, and RCGP rapid guideline. BMJ (Clinical Research Ed.), 372, n136. https://doi.org/10.1136/bmj.n136
Subbarao, K., & Mahanty, S. (2020). "Respiratory Virus Infections: Understanding COVID-19." Immunity, 52(6), 905–909. https://doi.org/10.1016/j.immuni.2020.05.004
Troyer, E. A., Kohn, J. N., & Hong, S. (2020). Are we facing a crashing wave of neuropsychiatric sequelae of COVID-19? Neuropsychiatric symptoms and potential immunologic mechanisms. Brain, Behavior, and Immunity, 87, 34–39. https://doi.org/10.1016/j.bbi.2020.04.027
Bildquellen
Bild 1: OpenClipart-Vectors via Pixabay , C Dustin via unsplash
Bild 2: Rachel C via Pixabay , OpenClipart-Vectors auf Pixabay
Bild 3: Abteilung für Medizinische Psychologie, Uniklinik Köln / Foto: MedizinFotoKöln

